发热、抽搐,前囟都隆起了,上级大夫还要对症
【作者】:网站采编
【关键词】:
【摘要】一个出现发热、抽搐,前囟隆起的患儿,感觉心好慌,万一是颅内感染怎么办? 为何上级大夫说可以对症处理,他们哪来的底气? 本周的《儿科大查房》栏目,通过病例来分析一下。
一个出现发热、抽搐,前囟隆起的患儿,感觉心好慌,万一是颅内感染怎么办?
为何上级大夫说可以对症处理,他们哪来的底气?
本周的《儿科大查房》栏目,通过病例来分析一下。
1 岁患儿
发热、抽搐,前囟隆起
病例详情
患儿,女,1 岁 1 个月,主因「发热 3d,发作性抽搐 1 次」
患儿于 3d 前无明显诱因出现发热,体温一直持续 39.2℃ 以上,不伴有寒战、四肢末梢凉,无喘息、呼吸困难,无恶心及呕吐,无腹泻,家人自行喂服「布洛芬、对乙酰氨基酚」,效果不佳,体温反复,入院前半天出现发作性抽搐一次,表现为双手握拳、抖动,伴有口唇发绀,持续约 1 min 自行缓解,无口吐白沫,当时未测体温,为进一步诊治,就诊于我院门诊,并以「发热、抽搐原因待查」收入院。
入院查体:T 39.4℃,R 46 次/min,全身皮肤黏膜无皮疹,神清,急性热面容,精神欠佳,前囟隆起,咽部充血, 双侧扁桃体 I 度肿大,无化脓,悬雍垂和软腭结合处 可见散在出血点,耳后 可扪及数个约黄豆大小的淋巴结,双肺呼吸音粗,未闻及明显干湿性啰音,心音有力,律齐,腹软,未触及明显包块,神经系统查体未见阳性体征。
辅助检查:血常规:WBC 12.4x10?/L,N 31%,L 71%,PLT 336x10?/L;CRP 12 mg/dl;电解质:钾 5.3 mmol/L,钠氯正常,血气分析:PH 7.29,Ca2+ 1.21 mmol/L,HCO3 13.3 mmol/L,BE 12.4 mmol/L,头颅 CT 未见异常。
入院诊断:
发热原因待查
热性惊厥
病毒性脑炎?
入院后,给予抗感染、补液、支持对症治疗。
主治医师查房
辅助检查需要结合临床
主治医师查体并总结病例特点
1、患儿,女,1 岁 1 个月,主因「发热 3d,发作性抽搐 1 次」;
2、患儿既往体健,无癫痫或抽搐病史;
3、根据实验室检查,患儿外周白细胞以淋巴分类为主,仅白细胞与 CRP 升高,不足以考虑细菌性感染,临床治疗时,因感染依据不足,不应给予抗生素治疗;
4、患儿发热期间出现惊厥,需要排除病毒性脑炎的可能,在治疗上,可给予吸氧 prn、降温对症治疗,发热期间患儿很有可能再次出现抽搐,完善相关辅助检查,必要时予以腰椎穿刺。
主任医师查房
诊疗时要注意现象与本质
根据现有的症状,分析患儿幼儿急疹可能性大。
查体时要注意疾病的特征
患儿 1 岁 1 个月,无明显诱因出现发热;
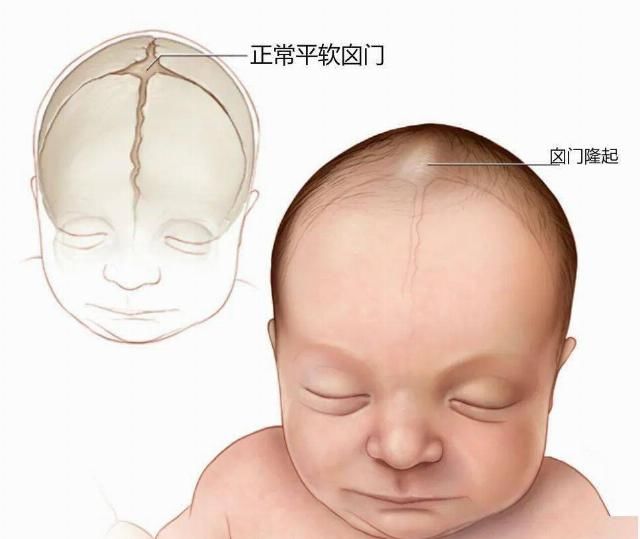
前囟隆起;
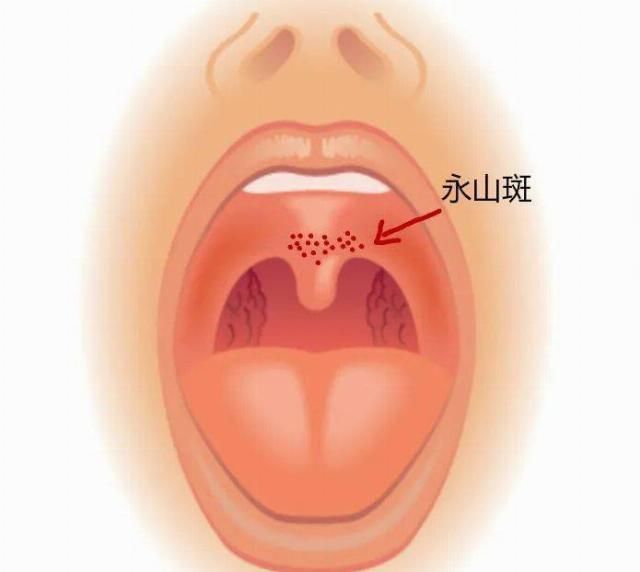
悬雍垂和软腭结合处可见散在出血点,此特征为 Nagayama spots,多出现在发病后第 3~4 天出现;
耳后淋巴结可扪及数个约黄豆大小的淋巴结,是病毒感染常见体征,耳后和/或枕部淋巴结肿大常见,但发现较晚。

病情好转,热退疹出
入院后,患儿未再出现抽搐。入院第二天下午患儿体温降至 36.5℃,前囟平软无隆起,面部皮肤出现淡红色、压之褪色的充血性皮疹,随后躯干、四肢相继出现皮疹,3d 后皮疹全部消退,进一步完善脑电图检查无明显异常,并痊愈出院。
更正诊断: 幼儿急疹
病例相关知识点
1、前囟隆起如何分析?
出疹前会出现前囟隆起甚至抽搐,更容易引起家长恐慌,但不能成为过度干预的理由;
本例患儿的前囟隆起为「幼儿急疹伴良性颅内压增高症」,应避免腰椎穿刺损伤性检查、减少使用抗生素及甘露醇等药物的过度治疗;
对于囟门闭合的患儿,临床上有时候很难发现患儿有颅内压升高的表现,幼儿急疹伴良性颅内压升高患儿比例可能更高,但部分患儿会出现易激惹、哭闹、烦躁不安等表现,仅为一过性良性颅内压升高的表现,不做药物处理。
2、幼儿急疹外周血细胞的四种变化
淋巴比率增高、中性粒细胞比率下降,白细胞数和中性粒细胞数同时减少;
白细胞数尚在正常范围或轻度升高,但由于淋巴细胞比率明显升高,故中性粒细胞绝对值下降;
淋巴细胞和中性粒细胞百分比在正常范围,但白细胞总数降低,最终中性粒细胞数下降,这种白细胞总数的减少是由于中性粒细胞和淋巴细胞同时减少引起的;
白细胞数减少,但中性粒细胞比率增高,淋巴细胞比率下降,中性粒细胞数正常。
3、热退疹出,不一定就是幼儿急疹
风疹
风疹发热时间较短,一般发热 1~2 天后出现红色斑疹或斑丘疹,皮疹主要分布于面颊部、颈部、躯干和四肢等处,一天内可布满全身,但手掌和足底常无皮疹,疹间有正常皮肤,皮疹多于 3 天内迅速消退,疹退后无脱屑,也不伴有色素沉着。
文章来源:《中国实用医药》 网址: http://www.zgsyyyzzs.cn/zonghexinwen/2020/0907/506.html
中国实用医药投稿 | 中国实用医药编辑部| 中国实用医药版面费 | 中国实用医药论文发表 | 中国实用医药最新目录
Copyright © 20019-2020 中国实用医药 版权所有
投稿电话: 投稿邮箱:

